吴劲松教授专访:神经导航技术为精准神经外科提供可能
来源:2019-01-24
随着科学技术的进步,当今医学的发展逐步由循证医学向精准医学发展。精准医学目前的阶段性目标是疾病的精确诊断、评估和治疗。利用多模态脑功能定位和三维重建的方法可构建脑肿瘤及其周围结构,从而直观地显示肿瘤与颅骨、脑组织、血管等结构的解剖关系,可为脑肿瘤的术前精确诊断、评估和治疗提供可视化信息。而神经导航技术在其中起到至关重要的作用,复旦大学附属华山医院吴劲松教授在此方面一直有研究,在“首届神经外科高峰论坛”会议期间,神外资讯就神经导航技术在精准神经外科领域的相关问题请教了吴教授。现将演讲内容和采访内容整理如下,以飨读者!

▲ 吴劲松 教授
复旦大学附属华山医院神经外科
吴劲松教授简介
吴劲松 教授,复旦大学附属华山医院神经外科脑胶质瘤诊疗中心副主任,医学博士,博士生导师。上海市卫生系统优秀学科带头人;师从周良辅院士、陈衔城教授和李士其教授,长期从事精准神经外科,二十年间降低脑功能区手术致残率至原先1/10。
吴劲松教授:颅内占位病灶的神经导航活检
对于“假瘤样”病变如血管炎、脱髓鞘、寄生虫、炎性肉芽肿、脑脓肿、放射性坏死,以及对放疗敏感的病变(如淋巴瘤、生殖细胞瘤等)和病变位于脑主要功能区或常规手术难以达到的深部病变(如脑干、丘脑基底节、松果体等),或不能耐受手术的病变都可以利用神经导航穿刺活检来进行治疗。吴劲松教授指出,目前华山医院神经外科每个医疗组平均每年的穿刺活检数在100台以上。穿刺活检术不但可以明确病理诊断,还可以增加医疗体量。
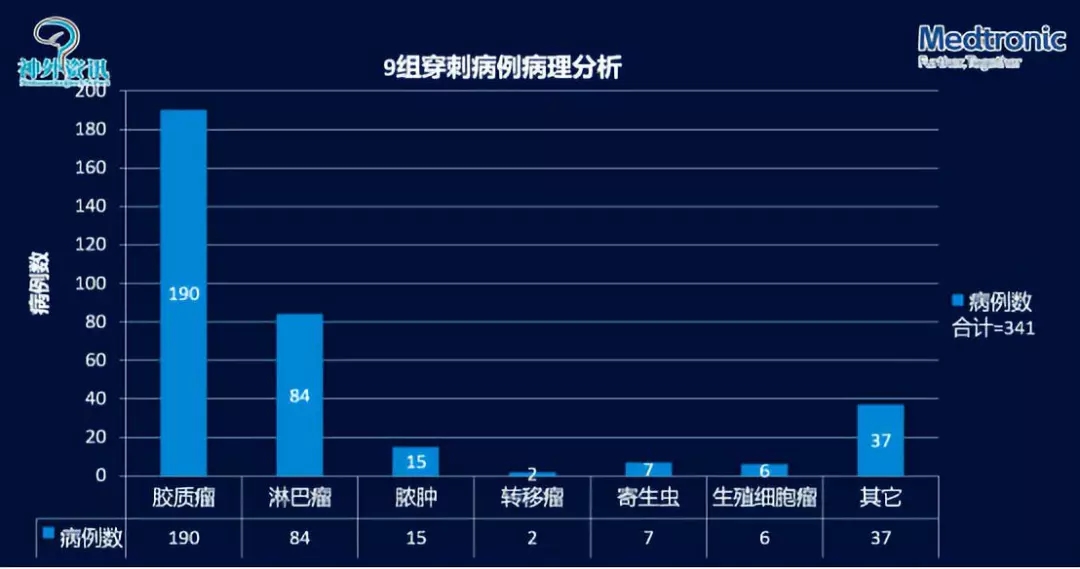
图1. 华山医院2011-2016年的九组穿刺活检病理统计
从华山医院2011-2016年的九组穿刺活检病理(共341例)统计(图1)可以看出,胶质瘤和淋巴瘤占病例数最多,这些患者基本上通过穿刺活检就可达到明确诊断,改变了整个疾病的治疗模式。2010年有Meta研究分析显示穿刺活检术能让95%以上的患者达到临床病理明确诊断。随后,吴劲松教授介绍了神经导航穿刺的具体步骤:确认穿刺路径后双锁定,锁环锁定+路径锁定,导航监测下进针及取材。导航下穿刺活检术具有微侵袭的技术优势,采用多模态影像、多靶点技术克服CNS肿瘤的空间异质性。同时针对CNS肿瘤时间异质性,强调阴性病例的动态随访。
吴劲松教授专访
神外资讯:何为神经导航技术?能否请您为我们介绍一下它的发展史。

吴劲松教授:头颅相对于人体其他器官尤其特殊性,大脑的结构更加复杂也更加精细。对于脑深部病变,有经验的神经外科医师可以按照解剖学的标记进行手术入路设计,但是对于实战经验不是很丰富的医师而言可能会犯一些低级错误,造成所设计手术入路切口不能有效暴露手术切除范围,从而发生医疗偏差。
为避免这些问题,早期神经外科先辈们发明了有框架立体定向技术。通过在大脑表面固定一些坐标框架,使大脑成为一个三维立体结构的空间,借助传统几何知识和三维重建可对内部结构进行定位。该技术是固定的对点定位,不能动态地指导手术操作,且器械笨重,给患者带来一定痛苦,有时会影响到开颅手术操作及术野的显露,对于后颅窝及颅底手术有其局限性,因而其主要应用于功能神经外科或定向组织活检。
20世纪70年代初,伴随着计算机技术及影像学技术的飞速发展,并结合到神经外科立体定向技术中。20世纪80年代后,将计算机技术和立体定向技术结合应用于手术操作,并取得满意疗效。随着CT及MRI的相继问世和计算机技术的发展,无框架立体定向技术应用而生,Watanabe首次将其命名为“神经导航系统”。
计算机技术加上现代影像学技术,以及一些新型传感器技术(光学传感、电磁传感),使得现代无框架神经导航技术逐渐成熟起来。1997年,北京天坛医院、上海华山医院、广州中山医院等单位相继从国外引进了神经导航系统应用于临床工作中,取得良好效果。从最初的引入到现在,国内拥有各种神经导航系统将近500台,基本上地区级的神经外科中心都已经拥有神经导航系统。
神外资讯:有人说“神经导航系统优化了神经外科传统的开颅手术模式”,您同意这句话吗?请您结合您的临床经验谈谈术中导航系统给神经外科医师手术过程中带来哪些变化?

吴劲松教授:这句话是有一定道理的。在神经导航系统中,术前影像类似于GPS道路地图,而光学(或电磁学)跟踪设备可以跟踪手术器械,则类似于GPS定位信号。原来培养一名有经验的神经外科医生需要10年、20年的时间进行大量脑解剖学培训,而现在有了神经导航技术后,只需要通过一些常规性的培训,甚至一些年轻的神经外科医生培训5年就可以做很精准的手术入路,在最小创伤情况下切除肿瘤而不损伤周围结构。整体而言,神经导航系统提高了神经外科医生培养的质量,培养出一大批均质性的神经外科医生。从这个方面来说,该技术改变了传统开颅手术模式,实现了脑内,尤其是脑深部病灶的准确定位,对于提高脑肿瘤的切除率,降低手术并发症与死亡率具有重要的临床价值。
神外资讯:近年来,多模态脑功能定位逐渐兴起,而神经导航技术作为其中一支重要的关键的技术,您怎么看待神经导航技术在精准神经外科中的作用?

吴劲松教授:精准根据时代而定,这是一个依赖技术的概念。在没有神经导航系统的时候,所谓精准是以厘米为单位。现在很多手术的操作过程不是减法而是加法,多模态影像融合主要是与神经导航、术中磁共振成像相结合。依据三维重建的图像设计手术切口和手术入路,避免了靠经验定位的盲目性。提供二维影像不能提供的信息,避免二维图像资料过度依赖临床医生经验的弊端。以后对手术对定位精度的要求可能会更高,这意味着更高水平的影像学解析、更高水平的计算机三维重建、更高水平的辅助技术(如:机器人),从而完全消除人为误差,而这一切都离不开先进技术的发展。
神外资讯:据我们所知,StealthStationTMS8是最新一代的神经导航系统,它有哪些好处?在临床应用上,它有何优势?

吴劲松教授:StealthStationTMS8是美敦力最新一代的神经导航系统,它最大的优势在于兼具光学和电磁两种定位技术。原来做神经导航要求探针必须是刚性的,如果探针柔软发生形变就会影响导航精度,但其实很多手术器械都是有一定柔软度的。这种情况下,手术器械的追踪就没有办法实现。电磁导航就不一样,电磁导航不完全依赖于光学,只要能在磁场中产生电磁感应就能精确定位空间。所以,一些柔软的器械只要能植入感应装置,就能在电磁感应下精准定位。其次,功能影像的后处理就更加友好和人性化,以前需要专门技术人员或者是专门影像科医生才能处理的影像学资料,现在普通的住院医生只要花上几个小时的学习就可以把整个操作过程完全掌握。S8触控式的交互界面更易于神经外科医生学习和使用,带来更好的使用体验。
神外资讯:神经导航技术是一门新兴的医学与工学交叉的技术,目前,我国在术中神经外科导航领域是否在国际上处于领先水平?对此,您有何建议?

吴劲松教授:微侵袭神经外科是继显微神经外科之后,在神经外科领域具有划时代意义的发展,而神经导航系统构成微侵袭神经外科重要的核心部分。随着硬件和软件的开发,神经导航系统将更趋向于简便,向高度自动化和智能化发展,多种影像学资料能够自动融合,可以自动注册和校正偏差。中国虽然说在数字化医疗方面是后起之秀,但是和发达国家间的差距还是明显的。未来必将是人工智能的时代,临床神经外科医生应与计算机领域和数字化影像领域深入交流,加强核心创新技术研究,共同将神经导航技术发展好,从而更好的造福于人类。